Huidkanker: wat kun je als verpleegkundige of verzorgende doen?
- 11 februari 2020
- Nieuwsbericht
- V&VN Algemeen
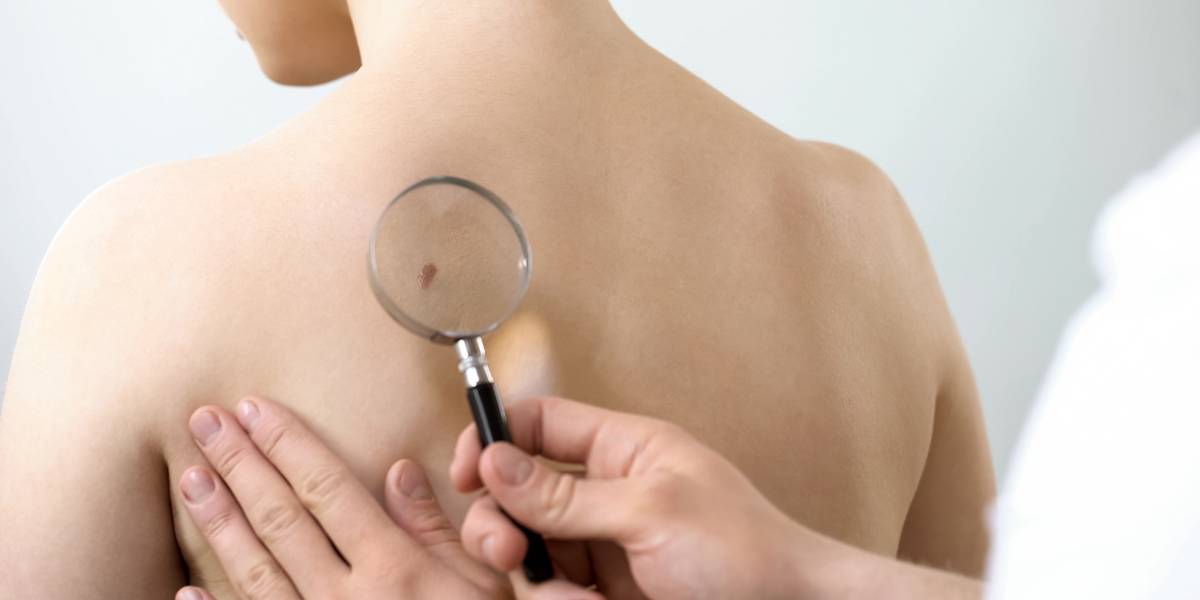
Huidkanker is de meest voorkomende kankersoort in Nederland. Dat bleek vorige week uit de nieuwe cijfers van de Nederlandse Kankerregistratie beheerd door IKNL. In 2019 kregen ongeveer 118.000 mensen de diagnose kanker. Ruim 2.000 meer dan in 2018. Ook het aantal mensen met huidkanker nam toe. Hoe komt dit? Wat zijn de behandelopties? En wat kun je als verpleegkundige of verzorgende doen? We vroegen het Dirk van Rens, verpleegkundig specialist immuuntherapie en melanoomzorg in het Radboudumc en lid van V&VN Oncologie.
De stijging van het aantal kankerdiagnoses wordt door IKNL verklaard door de bevolkingsgroei en vergrijzing. Op oudere leeftijd hebben mensen een grotere kans op kanker. Voor huidkanker geldt een andere belangrijke risicofactor: overmatige blootstelling aan uv-straling van de zon en zonnebank. Volgens Dirk hebben verpleegkundigen en verzorgenden op dit gebied een voorbeeldfunctie. “Signalering van huidkanker is belangrijk, maar het begint een stap daarvoor: bij preventie. Ik denk dat iedereen normaal zongebruik zou moeten promoten. Je goed insmeren, niet vol in de zon en niet onder de zonnebank.”
Verschillende vormen
Huidkanker kent verschillende vormen, die een heel verschillend ziektebeloop hebben. Basaalcelcarcinoom (BCC) komt verreweg het meest voor. De kans dat een patiënt hieraan overlijdt is klein, omdat er bijna nooit uitzaaiingen ontstaan. Na BCC komt plaveiselcelcarcinoom (PCC) het meest voor, vooral bij oudere mensen. Deze vorm van kanker is vaak goed te behandelen en slechts een klein deel van de patiënten krijgt uitzaaiingen. Dit geldt niet voor de derde meest voorkomende huidkankersoort: melanoom. De kans op uitzaaiingen is bij deze vorm groter. In 2019 kregen 7.000 patiënten de diagnose melanoom. Ook Dirk ziet op de poli waar hij werkt dat de patiëntenpopulatie flink is vergroot. Dit heeft volgens hem vooral te maken met een verandering in het behandelaanbod: niet alleen patiënten met stadium 4 melanoom (uitgezaaid), maar ook patiënten met stadium 3 melanoom (melanoom kan volledig worden weggehaald) komen in aanmerking voor immuuntherapie.
Dirk: “Er komen continu nieuwe behandelopties bij. Die ontwikkeling gaat gigantisch snel. De voorlopige overlevingskansen zijn daardoor veel groter. We kunnen mensen veel langer én in goede conditie in leven houden dan zo’n tien, vijftien jaar geleden. Sinds januari 2019 kunnen ook patiënten met stadium 3 melanoom immuuntherapie krijgen. Waar die patiënten voorheen moesten afwachten of het melanoom terug zou komen, kunnen ze er nu voor kiezen om een jaar lang een aanvullende behandeling met immuuntherapie te volgen. Hiermee wordt de kans dat het melanoom snel terugkomt verkleint. Het nadeel: bijwerkingen. Veel patiënten krijgen last van vermoeidheid en lichte jeuk en sommigen krijgen een ontsteking, bijvoorbeeld in de lever, longen of de schildklier. Een aantal mensen kiest er daarom voor om niet te behandelen. Bij zo’n zestig procent van de stadium 3-patiënten komt het melanoom ook zonder aanvullende behandeling niet snel terug. Voor de andere groep valt er met immuuntherapie misschien winst te behalen. De overlevingskans (gezien over vijf jaar) na immuuntherapie is voor patiënten met stadium 3 melanoom ongeveer tachtig procent. Voor stadium 4-patiënten is dit ongeveer vijftig procent. Al is het wel heel afhankelijk van hoe agressief het melanoom zich gedraagt.”
Minder bakken onder de Spaanse zon
Dirk hoopt dat doordat huidkanker steeds meer aandacht krijgt, we over tien tot vijftien jaar een ‘na-effect’ gaan zien in de cijfers. “De aandacht voor screening en de aandacht voor huidkanker in de media kan ervoor zorgen dat mensen minder onder de zonnebank gaan en minder gaan bakken onder de Spaanse zon. Het duurt alleen nog wel tien tot vijftien jaar voordat we dat effect gaan merken.”
Wat kun jij doen?
Als verpleegkundige of verzorgende kun je door alert te zijn op het zongebruik van patiënten een rol spelen in de preventie van huidkanker. Ook kun je een rol spelen in de signalering. Dirk: “Als je een vlekje ziet bij een patiënt dat je niet vertrouwt, bijvoorbeeld omdat het groter wordt, bloedt, verandert van vorm of pijn doet, of de patiënt vertelt daarover, dan is het goed om de huisarts, verpleeghuisarts of een dermatoloog te vragen om mee te kijken.” Paniek is volgens Dirk niet nodig. “Niet ieder plekje is een melanoom – gelukkig! Maar als je het niet vertrouwt, is het altijd goed om aan de bel te trekken.”
Samen maken we de zorg beter. Word lid!
Wij zijn de verpleegkundigen, verzorgenden IG en verpleegkundig specialisten van Nederland. Verenigd in V&VN zetten we ons in voor (kennis)ontwikkeling en het versterken en positioneren van onze beroepen. Wil jij zeggenschap over jouw vak? Sluit je dan bij V&VN aan! Met ruim 100.000 leden vormen we één krachtige stem. Van de werkvloer tot in politiek Den Haag.








